- ما هي عملية زراعة نخاع العظم ؟
- تكلفة عملية زراعة نخاع العظم في تركيا
- العوامل التي تؤثر على تكلفة زراعة نخاع العظم في تركيا
- أنواع زراعة نخاع العظم في تركيا
- 1. الزراعة الذاتية (Autologous Transplant)
- 2. الزراعة الخيفية (Allogeneic Transplant)
- معايير اختيار المرضى لعملية زرع نخاع العظم في تركيا
- دوافع اللجوء لزراعة نخاع العظم في تركيا
- 1- علاج السرطانات
- 2- استبدال نخاع العظم التالف أو غير السليم:
- 3- علاج اضطرابات الدم وأمراض أخرى:
- 4- سوء تغذية الكظرية وبيضاء الدماغ
- 5- الورم الأرومي العصبي
- ما قبل عملية زراعة نخاع العظم
- كيف تتم عملية زراعة نخاع العظم؟
- 1. العلاج التحضيري (التكييف)
- 2. جمع الخلايا الجذعية
- 3. عملية زراعة نخاع العظم
- ما بعد عملية زراعة نخاع العظم في تركيا
- أفضل مستشفى زراعة نخاع العظم في تركيا
- هل زراعة نخاع العظم خطيرة؟
- كم نسبة نجاح عملية زراعة نخاع العظم؟
- تجارب زراعة نخاع العظم
- عملية زراعة نخاع العظم للاطفال
- اسئلة شائعة عن زراعة نخاع العظم في تركيا
تُعد عملية زراعة نخاع العظم في تركيا واحدة من أكثر الإجراءات الطبية تقدماً في علاج عدد من الأمراض الدموية، مثل سرطان الدم واللوكيميا. في السنوات الأخيرة، أصبحت تركيا وجهة رائدة في هذا المجال، حيث تستفيد من تقدمها في التكنولوجيا الطبية ووجود أطباء ذوي خبرة عالية. تعتمد العملية على استبدال نخاع العظم التالف بخلايا جذعية صحية تُستخرج من المتبرعين أو المريض نفسه. تُعتبر هذه الخطوة ضرورية لإعادة بناء النظام المناعي وتعزيز قدرة الجسم على محاربة الأمراض.
يقع مركز زراعة نخاع العظم في شركة إنترناشونال كلينيكس في قلب اسطنبول، ويقدم مجموعة متكاملة من الخدمات الطبية للمرضى المحليين والدوليين. يتميز المركز بوجود معدات حديثة وأطباء متخصصين في هذا المجال، مما يضمن تقديم رعاية طبية متقدمة وآمنة. يُعتبر المركز ملاذًا للمرضى الباحثين عن العلاجات المبتكرة والدعم النفسي.
إلى جانب كفاءة الإجراءات الطبية، يُشجع المركز على توفير بيئة مريحة للمرضى وعائلاتهم، الأمر الذي يجعل من تجربتهم أكثر سهولة. إذا كنت تبحث عن خيارات زراعة نخاع العظم، فإن مركز انترناشونال يوفر لك كل ما تحتاجه.
تابع معنا لتكتشف المزيد عن الجوانب المختلفة لهذه العملية المدهشة وكيف يمكن أن تُحدث فارقًا في حياة المرضى.
ما هي عملية زراعة نخاع العظم ؟
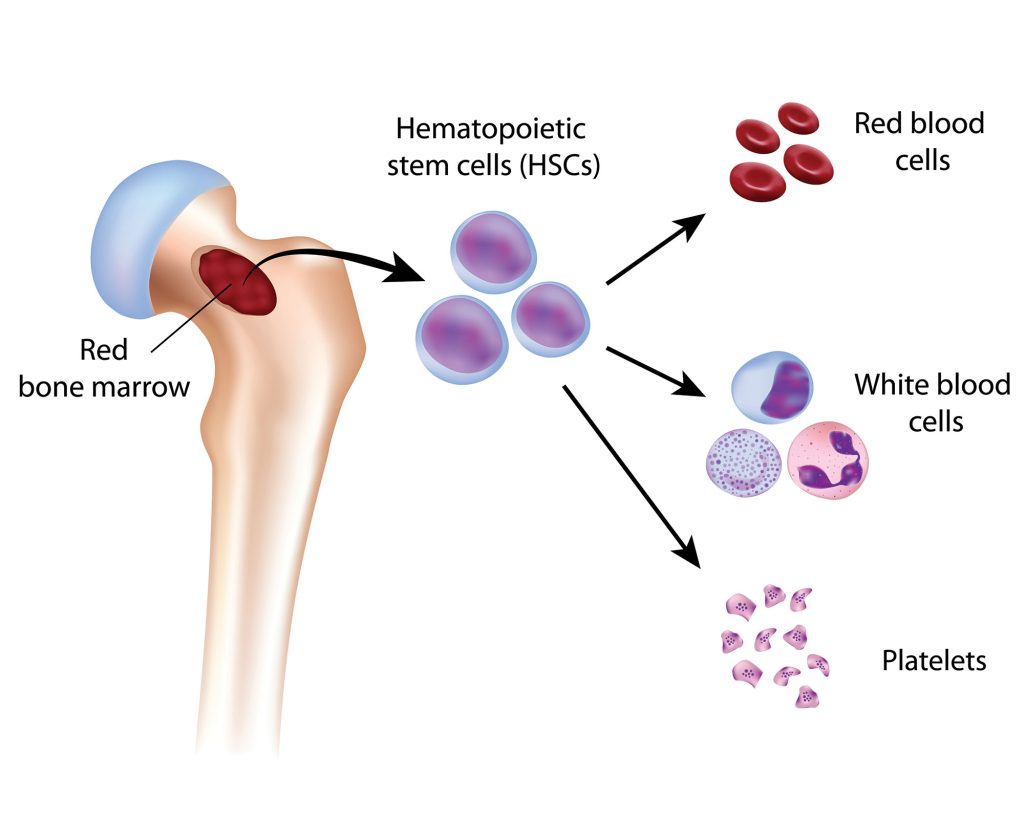
عملية زراعة نخاع العظم هو إجراء طبي لاستبدال نخاع العظم التالف بخلايا جذعية سليمة، مما يسمح للجسم بإنتاج خلايا دم صحية من جديد، وتُستخدم هذه العملية لعلاج أمراض خطيرة مثل سرطانات الدم واضطرابات الدم والمناعة. تتضمن العملية العلاج الكيميائي أو الإشعاعي لتدمير الخلايا المريضة، ثم نقل الخلايا الجذعية الصحية عبر قسطرة وريدية، ويتم الحصول على هذه الخلايا إما من المريض نفسه (زرع ذاتي) أو من متبرع (زرع خيفي).
زراعة نخاع العظم بالانجليزي هو Bone Marrow Transplant
تكلفة عملية زراعة نخاع العظم في تركيا
تتفاوت تكلفة زراعة نخاع العظم بشكل كبير وتعتمد على عوامل مثل نوع الزراعة (ذاتية أو من متبرع)، البلد، والمستشفى. تتراوح تكلفة زراعة نخاع العظم في تركيا من متبرع متطابق بين 16,000 - 70,000 دولار أمريكي، وهناك تقديرات عالمية متفاوتة حسب البلد.
تتراوح تكلفة زراعة نخاع العظم عالميًا بين 15,000 دولار و 185,296 دولار أمريكي. على سبيل المثال، في مصر قد تصل التكلفة إلى 350,000 جنيه مصري للزراعة من متبرع، بينما في تركيا تتراوح بين 16,000 و 70,000 دولار حسب النوع، أما في الولايات المتحدة فتتجاوز التكاليف 200,000 دولار للزراعة الذاتية وتصل إلى 600,000 دولار في حالة الزراعة من متبرع غير قريب.
وفيما يلي جدول مقارنة بين تكلفة عملية زراعة نخاع العظم في تركيا مع الدول الأخري:
البلد | تكلفة زراعة نخاع العظم (تقريبية) |
تكلفة عملية زراعة نخاع العظم في تركيا | 16,000 - 70,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في الهند | 14,000 - 40,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في الأردن | 15,000 - 185,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في السعودية | 26,000 - 87,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في إيران | 58,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في ألمانيا | 180,000 - 270,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في مصر | 20,000 - 35,000 دولار أمريكي |
تكلفة عملية زراعة نخاع العظم في سوريا | 10,000 - 20,000 دولار أمريكي |
فيما يلي تكلفة زراعة نخاع العظم في تركيا حسب نوع الزرع:
تكلفة نوع زراعة نخاع العظم في تركيا | التكلفة (تقريبية) |
زراعة نخاع العظم من متبرع غير مرتبط | 40,000 - 60,000 دولار أمريكي |
زراعة نخاع العظم من متبرع مرتبط | 30,000 - 50,000 دولار أمريكي |
زراعة نخاع العظم الذاتي (من المريض نفسه) | 25,000 - 40,000 دولار أمريكي |
زراعة خلايا جذعية من الحبل السري | 20,000 - 35,000 دولار أمريكي |
العوامل التي تؤثر على تكلفة زراعة نخاع العظم في تركيا
تتأثر تكلفة زراعة نخاع العظم في تركيا بعدة عوامل، أهمها نوع الزراعة (ذاتية أو خيفية)، والمستشفى ومستوى خدماته، وخبرة الجراحين، بالإضافة إلى حالة المريض الصحية، ومدى تعقيد العلاج، وفحوصات ما قبل وما بعد الزراعة، ومدة الإقامة في المستشفى، ورسوم الأدوية والعلاجات المصاحبة، ومن أهم العوامل المؤثرة علي سعر عملية زراعة نخاع العظم:
- نوع الزراعة: الزراعة الذاتية تكون أقل تكلفة من الزراعة الخيفية لأنها لا تتطلب البحث عن متبرع مطابق، بينما الزراعة الخيفية من متبرع غير ذي صلة هي الأعلى تكلفة.
- المستشفى والجراح: تختلف الأسعار بين المستشفيات، حيث تزيد التكاليف في المستشفيات الخاصة وذات السمعة الأكبر. كذلك، فإن خبرة الجراح ومدى شهرته تؤثر بشكل مباشر على التكلفة.
- حالة المريض والفحوصات: تكلفة الفحوصات التشخيصية والاختبارات التمهيدية قبل الزرع تتطلب تقييم الحالة الصحية للمريض، وتؤثر في التكلفة النهائية. كما أن عمر المريض وحالته الصحية العامة لها دور.
- العلاج والرعاية: تشمل التكاليف الإضافية العلاج الكيميائي أو الإشعاعي قبل الزراعة، والأدوية اللازمة بعد العملية لمنع الرفض أو المضاعفات، وكذلك رعاية ما بعد الجراحة وزيارات المتابعة.
- مدة الإقامة في المستشفى: تزيد تكاليف الإقامة في المستشفى والرعاية الطبية المرافقة مع زيادة مدة الاستشفاء، خاصة في حال حدوث مضاعفات.
أنواع زراعة نخاع العظم في تركيا
هناك نوعان رئيسيان لزراعة نخاع العظم: الزراعة الذاتية، حيث تستخدم خلايا المريض نفسه، والزراعة الخيفية، حيث تستخدم خلايا من متبرع مطابق وراثيًا، والذي قد يكون قريبًا أو غير قريب. ويمكن تقسيم الزراعة الخيفية إلى عدة أنواع فرعية حسب مصدر الخلايا.
1. الزراعة الذاتية (Autologous Transplant)
خلايا جذعية من المريض نفسه، حيث يتم جمع الخلايا الجذعية من المريض، ثم يتعرض لعلاج كيميائي أو إشعاعي مكثف لقتل الخلايا السرطانية. بعد ذلك، يتم إعادة خلايا المريض الجذعية إلى جسمه بعد تذويبها، ليقوم نخاع العظم بالتعافي. تُعتبر هذه الطريقة مناسبة للمرضى الذين يعانون من بعض أنواع السرطان، مثل لمفوما هودجكين.
2. الزراعة الخيفية (Allogeneic Transplant)
تتضمن هذه العملية استخدام خلايا جذعية من متبرع، ويجب أن تُستخدم الخلايا الجذعية من متبرع مطابق وراثيًا، والذي قد يكون قريبًا أو غير قريب. تتطلب هذه العملية توافقًا في الأنسجة بين المتبرع والمريض، وهي أكثر تعقيدًا لأن جسم المريض قد يرفض خلايا المتبرع، أو قد تهاجم خلايا المتبرع خلايا جسم المريض (مرض الطعم ضد المضيف)، ومن أنواع الزراعة الخيفية
- الزراعة من متبرع قريب: تُستخدم فيها خلايا جذعية مأخوذة من أحد أفراد العائلة، مثل خلايا من أخ أو أخت، أو والدين، أو متبرع قريب آخر، تكون هذه الطريقة عادةً أقل خطورة بسبب وجود توافق جيني أكبر.
- الزراعة من متبرع غير قريب (MUD): خلايا من متبرع غير قريب Matched Unrelated Donor يتم العثور علي متبرع يتوافق مع البصمة الجينية للمريض. تتطلب هذه العملية توافقًا عاليًا.
- زراعة دم الحبل السري: خلايا جذعية مأخوذة من دم الحبل السري الذي يتم تبرع به في بنوك دم الحبل السري. يمكن استخدامها كبديل لعمليات زراعة نخاع العظم التقليدية. تُعتبر هذه الطريقة مفيدة خاصة في الحالات التي يصعب فيها العثور على متبرع مناسب.
- الزراعة النصفية (Haploidentical Transplant): خلايا من متبرع متطابق جزئيًا، غالبًا ما يكون أحد الأقارب، مثل أحد الوالدين أو الأخوة.
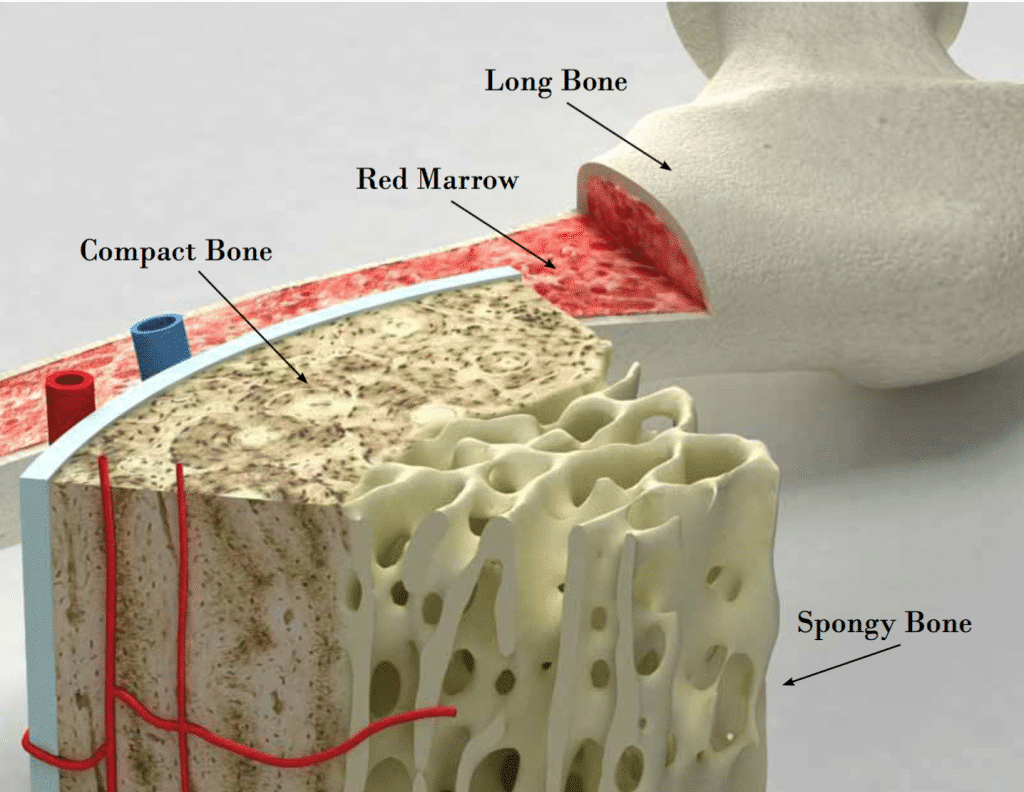
معايير اختيار المرضى لعملية زرع نخاع العظم في تركيا
المرشحون لعملية زراعة نخاع العظم هم الأشخاص المصابون بأمراض معينة في الدم أو نخاع العظم، مثل سرطان الدم، الأورام اللمفاوية، ورم نخاعي متعدد، الثلاسيميا، فقر الدم المنجلي، وفقر الدم اللاتنسجي. تُجرى هذه العملية أيضًا لعلاج أمراض نقص المناعة، وبعض الأورام الصلبة، وبعض الاضطرابات الوراثية الأيضية. يتم تقييم المرشحين بناءً على حالتهم الصحية العامة واستجابتهم المحتملة للعلاج.
العوامل الأساسية التي يجب أن يتمتع بها المريض لإجراء زراعة نخاع العظم في تركيا، حيث يجب أن يتمتع المريض بصحة عامة جيدة وخلو من الأمراض المزمنة الخطيرة، ومنها:
- الصحة العامة للمريض: يجب أن يتمتع المريض بصحة عامة جيدة لتحمل العملية، مع الأخذ في الاعتبار أمراض القلب والرئة والكلى.
- العمر: قد يؤثر العمر على تحمل المخاطر، لذا يتم تقييم المريض بشكل فردي.
- الاستعداد الجسدي: يتم تقييم الاستعداد الجسدي من خلال الفحوصات الجسدية، اختبارات الدم، ووظائف الأعضاء.
- مدى تحمل المخاطر: يجب أن يقرر الأطباء بالتشاور مع المريض ما إذا كانت فوائد الزراعة تفوق المخاطر المحتملة، خصوصًا في حالات الأمراض المزمنة.
- صحة المتبرع: يجب أن يكون المتبرع سليماً وبصحة جيدة وخالياً من الأمراض المعدية مثل فيروس نقص المناعة البشرية (HIV) أو التهاب الكبد الفيروسي، وكذلك الأمراض السرطانية.
- التوافق الجيني: يتطلب نجاح الزراعة توافقاً جينياً عالي الدقة بين المريض والمتبرع، ويتم التحقق من ذلك من خلال اختبارات التوافق الجيني والأنسجة.
- مصادر المتبرعين: يمكن أن يكون المتبرع أحد الأقارب (شقيق وشقيقة) أو من متبرع خارجي، مع إمكانية استخدام متبرعين شبه متوافقين في بعض الحالات.
ساهد أيضا: تجربتي مع زراعة نخاع العظم
دوافع اللجوء لزراعة نخاع العظم في تركيا
تُجرى عملية زراعة نخاع العظم لأسباب عديدة، أهمها علاج السرطانات مثل سرطان الدم والليمفوما، واستبدال نخاع العظم المريض أو المدمر بسبب مرض وراثي أو علاجات سابقة مثل العلاج الكيميائي والإشعاعي. بالإضافة إلى ذلك، تُستخدم لإنقاذ نخاع العظم الذي تعرض للتلف، أو لتجديد جهاز مناعي جديد لمحاربة خلايا سرطانية متبقية، ومن أسباب إجراء زراعة نخاع العظم
1- علاج السرطانات
- سرطان الدم (اللوكيميا): يُعرف ذلك المرض بتسميات أخرى مثل (ابيضاض الليمفاويات) أو (سرطان الدم الليمفاوي الحاد)، ويتطور سرطان الدم سريعًا، وبما يؤدي إلى إنتاج خلايا غير صحيحة، ويتم علاج أنواع مختلفة مثل سرطان الدم النقوي الحاد، ومن خلال عملية زراعة نخاع العظم لمرضى سرطان الدم.
- سرطان الغدد الليمفاوية (الليمفوما): ويسمي أيضا لمفوما هودجكين من ضمن الأورام الخبيثة التي تُصيب الخلايا اللمفاوية، ويمثل ذلك نسبة 30% من جملة إصابات أورام الخلايا اللمفاوية، وينشأ الورم في الغدد اللمفاوية، ويؤدي إلى حدوث تضخمها، وتعد فئة الشباب هي الأكثر إصابة بذلك المرض، ويستخدم زراعة نخاع العظم لمرضى سرطان الغدد اللمفاوية في علاج هودجكين واللاهودجكين.
- الورم النقوي المتعدد: يعتبر الورم النقوي المتعدد من بين تصنيفات الأورام السرطانية التي تصيب كرات الدم البيضاء، وينشأ في النخاع، حيث تحل الخلايا غير الطبيعية محل الخلايا الصحيحة، وقد يكون ذلك الورم بطيئًا في نموه، ولا تظهر على المريض أي أعراض، وفي حالات أخرى تتطور الحالة.
- أنواع أخرى: مثل بعض الأورام الصلبة مثل ساركوما العظام، وأورام المخ.
2- استبدال نخاع العظم التالف أو غير السليم:
- العلاج بجرعات عالية من العلاج الكيميائي أو الإشعاعي: تتم الزراعة لإنقاذ نخاع العظم بعد تلفه بسبب العلاج اللازم لعلاج السرطان.
- أمراض وراثية: استبدال نخاع العظم المريض بخلايا سليمة وراثياً لمنع المزيد من الضرر الناجم عن أمراض وراثية مثل متلازمة هيرلر.
3- علاج اضطرابات الدم وأمراض أخرى:
- فقر الدم المنجلي والثلاسيميا: يتم استخدام عملية زراعة نخاع العظم لمرضى الثلاسيميا ، كما يتم زراعة نخاع العظم لمرضى الانيميا المنجلية.
- فقر الدم اللاتنسجي: يتسبب مرض فقر الدم اللاتنسجي في إحداث ضرر بالنخاع الشوكي، ومن ثم مشاكل في إنتاج إنتاج كرات الدم الحمراء والبيضاء وصفيحات الدم، ويتم استبدال نخاع العظم الذي لا ينتج خلايا دم كافية ومن أنواعه متلازمة خلل التقرن الخلقي، متلازمة شواخمن ودايموند، متلازمة فانكوني.
- اضطرابات الجهاز المناعي: تحدث متلازمة خلل التنسج النخاعي نتيجة للإصابة بخلل في النخاع الشوكي (نقى العظام) وبما يؤدي لخلل في إنتاج خلايا الدم كميًّا ونوعيًّا.
4- سوء تغذية الكظرية وبيضاء الدماغ
- يسبب مرض سوء تغذية الكظرية وبيضاء الدماغ ضرر في الغشاء العازل للخلايا العصبية بمنطقة الدماغ، ويطلق على ذلك الغشاء اسم (الغمد المياليني). من مضاعفات ذلك المريض تراكم الأحماض الدهنية في الجهاز العصبي والدماغ والغدة الكظرية.
5- الورم الأرومي العصبي
- يصنف الورم الأرومي العصبي ضمن أبرز أنواع السرطان التي تُصيب الخلايا العصبية في مناطق متباينة من الجسم، وفي الغالب يتكون بالغدة الكظرية، وفي مراحل لاحقة يصيب العمود الفقري والصدر والبطن.
يصيب الورم الأرومي العصبي مُختلف الفئات العمرية، وخاصة الأطفال، وبعض الإصابات تشفى من تلقاء نفسها، وأخرى تتطلب علاجًا.
ما قبل عملية زراعة نخاع العظم
تتضمن مرحلة ما قبل عملية زراعة نخاع العظم في تركيا تقييمًا شاملاً للحالة الصحية للمريض، بما في ذلك فحوصات الدم، التصوير، واختبارات توافق الأنسجة (HLA). يُخضع المريض أيضًا لعلاج تحضيري، قد يشمل العلاج الكيميائي أو الإشعاعي، لإزالة الخلايا السرطانية أو غير المرغوب فيها. بالإضافة إلى ذلك، تُعطى تعليمات حول ترتيبات الإقامة المحتملة، وتُجرى استشارات نفسية، وجمع للمعلومات حول العملية.
- الفحوصات المعملية: تُجرى فحوصات شاملة للدم وتقييم وظائف القلب والرئتين والكلى.
- اختبارات توافق الأنسجة (HLA): يتم إجراء اختبار HLA لتحديد مدى توافق أنسجة المتبرع مع المريض، وهو ضروري لنجاح الزراعة الخيفية.
- فحوصات إضافية: قد تشمل فحوصات مثل أشعة الصدر وتخطيط القلب، خاصة في حالة الزراعة الذاتية لتحديد نوع تعبئة نخاع العظم.
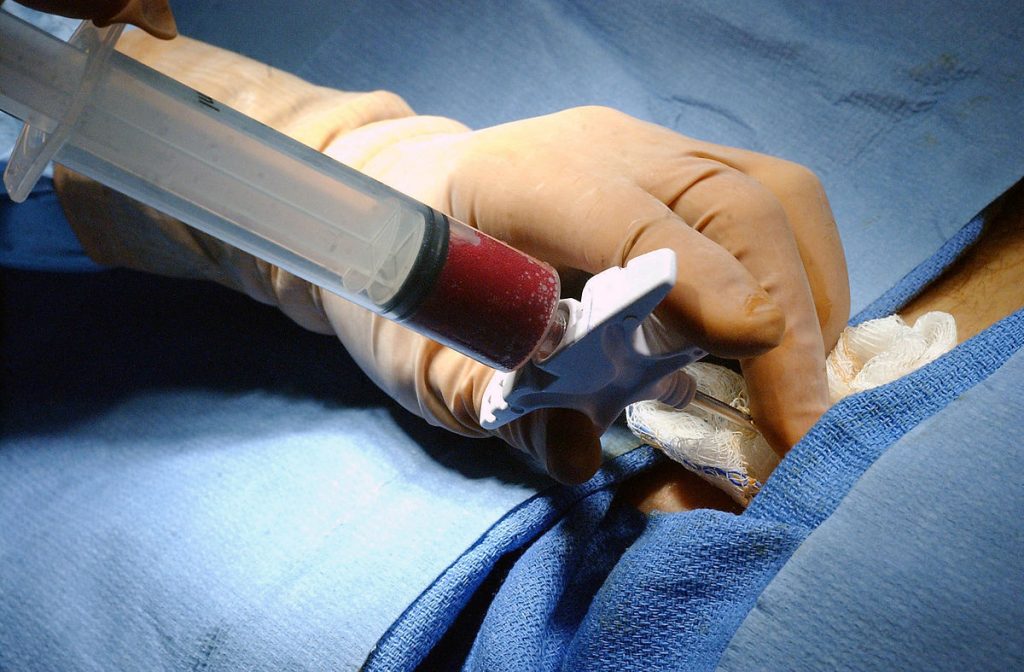
اقرأ أيضًا: خزعة نخاع العظم
كيف تتم عملية زراعة نخاع العظم؟
تتم عملية زراعة نخاع العظم في تركيا على ثلاث مراحل رئيسية: العلاج التحضيري، وجمع الخلايا الجذعية، ثم زرع الخلايا في جسم المريض. خلال العلاج التحضيري، يخضع المريض للعلاج الكيميائي و/أو الإشعاعي لتدمير نخاع العظم غير السليم وإضعاف جهازه المناعي. بعد ذلك، يتم جمع الخلايا الجذعية السليمة من المتبرع (أو من المريض نفسه) من خلال عملية تشبه نقل الدم أو عن طريق جمعها مباشرة من نخاع العظم. أخيرًا، تُحقن الخلايا الجذعية المجمعة في الوريد، حيث تنتقل إلى نخاع العظم وتبدأ في إنتاج خلايا دم جديدة.
1. العلاج التحضيري (التكييف)
تُعتبر مرحلة العلاج التحضيري المرحلة الأساسية في عملية زراعة نخاع العظم، حيث تهدف إلى إعداد الجسم لاستقبال الخلايا الجذعية الجديدة. خلال هذه المرحلةيتلقى المريض علاجات كيميائية وإشعاعية.
- الأدوية الكيميائية تُستخدم لتقليل عدد الخلايا السرطانية في نخاع العظم وتدمير الخلايا التالفة. هذا يساعد في توفير مساحة للخلايا الجذعية الجديدة للتمكن من الاستقرار في النخاع.
- العلاج الإشعاعي قد يُطبق على مناطق معينة من الجسم لتقليل خطر انتشار المرض. تتضمن هذه العلاجات أيضًا متابعة دقيقة لحالة المريض، والتحقق من أي آثار جانبية قد تظهر.
تعتمد جرعات العلاج على نوع المرض وحالة المريض الصحية. بعد الانتهاء من هذه المرحلة، يكون المريض جاهزًا لتلقي الخلايا الجذعية.
2. جمع الخلايا الجذعية
بعد الانتهاء من العلاج التحضيري، تُجمع الخلايا الجذعية، وهي خطوة حيوية في عملية زراعة نخاع العظم. تعتمد طريقة الجمع على نوع الزراعة المخطط لها.
- في الزراعة الذاتية، يتم جمع الخلايا من المريض نفسه، إما من النخاع العظمي أو عبر إضافة أدوية مخصوصة لتحفيز إنتاج الخلايا الجذعية في الدم. تُستخدم طريقة ترشيح الدم لاسترجاع الخلايا الجذعية من مجرى الدم.
- في حالة الزراعة الخيفية، تُجمع الخلايا من متبرع، حيث قد يُستخرج النخاع العظمي أو يُجمع من الدم المحيطي بنفس الطريقة.
- من دم الحبل السري: يتم جمع الخلايا الجذعية من دم الحبل السري والمشيمة مباشرة بعد ولادة الطفل. يتم تجميد هذه الخلايا لاستخدامها في وقت لاحق.
ويتم جمع نخاع العظم سواء من متبرع (أو المريض نفسه في حالة الزراعة الذاتية) كما يلي:
- من الدم المحيطي: يتم توصيل المتبرع بآلة تشبه آلة غسيل الكلى التي تفصل الخلايا الجذعية عن الدم وتعيد باقي مكونات الدم للمتبرع. تستغرق هذه العملية عدة ساعات.
- من نخاع العظم: يتم استخدام إبر لسحب نخاع العظم من عظام الحوض تحت التخدير العام. يتم جمع كمية من نخاع العظم الذي يحتوي على الخلايا الجذعية.
يُعتبر توافق المتبرع مع المريض أمرًا حيويًا لنجاح العملية، ويتم إجراء اختبارات دقيقة لضمان هذا التوافق. بعد جمع الخلايا، يتم حفظها وتقديمها للزرع في الوقت المناسب.
3. عملية زراعة نخاع العظم
تعد طريقة زراعة نخاع العظم في المرحلة النهائية يتم إدخال الخلايا الجذعية إلى جسم المريض. تُجرى هذه العملية في المستشفى، ويتم إدخال الخلايا الجذعية من خلال قسطرة تُوضع في الوريد، تمامًا كما يحدث في نقل الدم.
بعد الزرع، تبدأ الخلايا الجذعية الجديدة في الاستقرار في النخاع العظمي وتبدأ في إنتاج خلايا الدم الجديدة، وهذه العملية تسمى "التطعيم". تعتبر هذه المرحلة حاسمة، حيث يحتاج المريض إلى متابعة دقيقة لضمان عدم ظهور مضاعفات مثل العدوى أو رفض الجسم للخلايا المزروعة.
قد يتطلب الأمر بقاء المريض في المستشفى لعدة أسابيع بعد الزرع لتقديم الرعاية اللازمة ومراقبة استجابة الجسم. مع مرور الوقت، تتزايد فرص التعافي وتحسن صحة المريض، مما يعيد الأمل في الشفاء.
تستمر عملية الحقن من 15 دقيقة إلى عدة ساعات حسب مصدر الخلايا، ولا تحتاج إلى تخدير.
ما بعد عملية زراعة نخاع العظم في تركيا
بعد عملية زراعة نخاع العظم في تركيا، تبدأ فترة النقاهة الحرجة التي تشمل الإقامة في المستشفى لعدة أسابيع لمراقبة الخلايا الجديدة، تليها فترة تعافٍ طويلة (حوالي 3 أشهر إلى عدة سنوات) تتطلب الحذر من العدوى والالتزام بتعليمات طبية صارمة، بما في ذلك المتابعة المنتظمة مع الطبيب. تشمل التحديات المحتملة العدوى، التعب، الآثار الجانبية للعلاج الكيميائي، ومرض الطعم ضد المضيف (GVHD)، ومن الأمور التي تحدث بعد عملية زراعة نخاع العظم:
- الإقامة في المستشفى: سيبقى المريض في المستشفى لعدة أسابيع لتستقر الخلايا الجذعية الجديدة وتنتج خلايا دم جديدة.
- المراقبة الطبية: تتم مراقبة المريض عن كثب للتأكد من نجاح الزرع واستقرار حالته الصحية، وتتضمن إجراء فحوصات دم منتظمة.
- الوقاية من العدوى: تُعتبر هذه الفترة حرجة بسبب ضعف المناعة، لذا يُوضع المريض في غرفة معقمة قدر الإمكان ويُعطى مضادات حيوية للوقاية من العدوى.
- نقل الدم والصفائح: قد يحتاج المريض إلى عمليات نقل دم منتظمة بسبب انخفاض عدد خلايا الدم الحمراء والصفائح الدموية.
- دعم التغذية: قد يحتاج المريض إلى سوائل عبر الفم أو أنبوب أنفي لتجنب سوء التغذية.
- العودة التدريجية للحياة: يمكن للمريض العودة إلى منزله تدريجياً بعد حوالي 3 أشهر، مع الاستمرار في المتابعة المنتظمة مع الأطباء.
- المخاطر طويلة المدى: قد يستغرق تعافي المناعة الكاملة من عام إلى عامين، وخلال هذه الفترة يكون هناك خطر الإصابة بالعدوى.
- تجنب العدوى: يجب تجنب الأماكن المزدحمة، والاتصال بأشخاص مرضى، والالتزام بالنظافة الشخصية الجيدة، وتجنب الأطعمة غير المطهوة جيدًا أو النيئة للحماية من العدوى.
- المتابعة الطبية: من المهم الالتزام بالمواعيد الطبية المنتظمة وتناول الأدوية الموصوفة.
- الآثار الجانبية المحتملة: قد تظهر آثار جانبية طويلة المدى مثل العقم، إعتام عدسة العين، مشاكل في الغدة الدرقية، تلف في الرئة أو الكلى، أو ظهور أنواع أخرى من السرطان.
أفضل مستشفى زراعة نخاع العظم في تركيا
تُعتبر تركيا واحدة من الوجهات الرائدة في مجال زراعة نخاع العظم، حيث توفر مراكز طبية متقدمة وأطباء ذوي خبرة. من بين هذه المراكز، يُعَدّ مركز زراعة نخاع العظم في شركة إنترناشونال كلينيكس في إسطنبول- تركيا من بين الأفضل في البلاد. يتميز المركز بتقديم رعاية شاملة للمرضى، ويحتوي على أحدث التقنيات والمعدات الطبية.
يسعى فريق من الأطباء المتخصصين في الأورام وأمراض الدم إلى تقديم خطط علاج شخصية تتناسب مع احتياجات كل مريض. كما يتمتع المركز بسجل حافل في إجراء عمليات زراعة نخاع العظم بنجاح، مع تقليل المخاطر المرتبطة بالعملية. توفر شركة إنترناشونال كلينيكس بيئة مريحة وداعمة للمرضى وعائلاتهم، مما يسهم في جعل تجربة العلاج أكثر يسراً.
علاوة على ذلك، يركز المركز على المتابعة الدقيقة بعد العملية لضمان التحقق من سلامة المريض وتحسين جودة حياته. إذا كنت تبحث عن خيارات متميزة في زراعة نخاع العظم، فإن مركز زراعة نخاع العظم في شركة إنترناشونال كلينيكس في إسطنبول- تركيا هو خيار جدير بالثقة.
هل زراعة نخاع العظم خطيرة؟
نعم، زراعة نخاع العظم تعتبر إجراءً خطيرًا محفوفًا بالمخاطر، فهي عملية طبية متقدمة وضرورية للعديد من المرضى الذين يعانون من حالات صحية خطيرة، مثل أنواع معينة من السرطان، لكن مثل أي إجراء طبي، تحمل بعض المخاطر. تعتمد درجة الخطورة على عدة عوامل مثل حالة المريض، ونوع الزراعة، وعمره، وصحته العامة. حيث يمكن أن تسبب مضاعفات فورية وطويلة الأمد قد تكون خطيرة جدًا في بعض الأحيان، وقد تهدد الحياة.
1- مخاطر محتملة للمريض
- مضاعفات فورية: قد تشمل التهابات في الفم، غثيان وقيء، تسمم في الكبد، وعدوى في مجرى الدم.
- مضاعفات خطيرة: من أخطر المضاعفات المحتملة داء رفض الطعم ضد المضيف (مرض الكسب ضد المضيف)، والذي يحدث في الزراعة الخيفية، حيث تهاجم الخلايا المزروعة أنسجة الجسم.
- مضاعفات طويلة الأمد: قد تظهر آثار جانبية لاحقًا مثل العقم، إعتام عدسة العين، مشاكل الغدة الدرقية، تلف في الرئة والعظام، وظهور أنواع جديدة من السرطان.
- فشل الزراعة: قد لا تنجح عملية الزراعة بشكل كامل، وقد يرفض الجسم الخلايا الجديدة.
2- مخاطر محتملة للمتبرع
- مخاطر التخدير: أكبر خطر للمتبرع يرتبط بالتخدير العام أثناء عملية جمع الخلايا.
- آثار جانبية مؤقتة: قد يشعر المتبرع بالتعب، الصداع، آلام في موقع سحب العينة (مثل الورك أو الظهر)، وآلام في العضلات.
كم نسبة نجاح عملية زراعة نخاع العظم؟
تتراوح نسبة نجاح عملية زراعة نخاع العظم بشكل كبير حسب عدة عوامل، ولكن يمكن أن تتراوح بين 80% إلى 90%. تبلغ النسبة أعلى مستوى لها في حال كان المتبرع توأمًا متطابقًا (تصل إلى 100%) أو أحد أفراد العائلة المقربين (بين 75% إلى 90% في الحالات غير السرطانية)، بينما تكون أقل مع متبرع غير قريب، ومن العوامل تؤثر على نسبة النجاح:
- علاقة المتبرع بالمتلقي: تكون نسبة النجاح أعلى عندما يكون المتبرع قريبًا متطابقًا وراثيًا.
- حالة المريض الصحية: العمر والحالة الصحية العامة للمريض تلعب دوراً هاماً. المرضى الأصغر سناً يمتلكون نسب نجاح أعلى.
- نوع المرض: نسبة النجاح تختلف حسب المرض المراد علاجه. بعض أنواع السرطان مثل اللوكيميا الحادة اللمفاوية والنخاعية لها نسب نجاح أعلى.
- مرحلة المرض: تكون معدلات النجاح أقل في المراحل المتأخرة أو المزمنة من المرض مقارنة بالمراحل المبكرة والحادة.
- نوع الزرع: تكون عمليات الزراعة الذاتية (باستخدام خلايا المريض نفسه) ذات نسبة نجاح أعلى.
- حدوث مضاعفات: وجود أي مضاعفات بعد العملية يؤثر على نسبة النجاح بشكل سلبي.
تجارب زراعة نخاع العظم
تجارب زراعة نخاع العظم تشمل فترة ما بعد الزرع التي تتسم بالإرهاق الجسدي وتتطلب متابعة دقيقة، بالإضافة إلى الآثار العاطفية كالقلق والاكتئاب. التعافي يتضمن إدارة الأعراض الجانبية مثل الحمى، الغثيان، الإسهال، والعدوى. من المهم الحصول على الدعم النفسي والعائلي، واتباع تعليمات الطبيب بدقة، والخضوع للفحوصات المنتظمة لضمان نجاح عملية التطعيم واستقرار حالة المريض.
تبدأ قصة مريم، " السيدة التي عانت من مرض اللوكيميا، عندما لاحظت أعراضًا غريبة كالتعب الشديد والكدمات التي تظهر دون سبب. بعد إجراء الفحوصات اللازمة، تم تشخيصها بمرض اللوكيميا، وهو نوع من سرطان الدم. كانت مريم في حالة من القلق والخوف، خاصة بعد أن أخبرها الطبيب أنها تحتاج إلى زراعة نخاع العظم كجزء من علاجها.
خضعت مريم للعلاج التحضيري، الذي يتضمن العلاج الكيميائي، وهو الأمر الذي كان صعبًا للغاية وتركها مرهقة جسديًا ونفسيًا. ومع ذلك، كانت ترغب في أن تكون قوية لأجل عائلتها. بعد انتهاء العلاج التحضيري، كانت مشاعرها متضاربة أثناء انتظارها لتلقي الخلايا الجذعية التي تم جمعها من متبرع متوافق.
يوم الزرع كان تجربة مؤثرة؛ حيث دخلت المستشفى مملوءة بالأمل والخوف. تم إدخال الخلايا الجذعية عبر قسطرة، وبدأت رحلتها الجديدة. بعد العملية، أمضت مريم بضعة أسابيع تحت المراقبة في المستشفى، حيث عانت من بعض المضاعفات، مثل العدوى الضعيفة، لكنها تلقت دعمًا كبيرًا من الأطباء والممرضين وعائلتها.
مع مرور الوقت، بدأت مريم في التعافي. في البداية، كان ذلك عبارة عن خطوات صغيرة، مثل القدرة على المشي والنهوض من السرير. بالتدريج، استعادت صحتها وعافيتها. شعرت بالامتنان لكل من ساعدها خلال رحلتها، من الأطباء في مركز زراعة نخاع العظم في شركة إنترناشونال كلينيكس في إسطنبول إلى المتبرع الذي أعطاها فرصة جديدة للحياة.
اليوم، مريم هي من الناجين من اللوكيميا، وتشارك قصتها لتلهم الآخرين. تؤمن بأن زراعة نخاع العظم ليست مجرد إجراء طبي، بل هي رحلة من الأمل والصمود، وتعتبر نفسها محظوظة لبدء فصل جديد في حياتها."
عملية زراعة نخاع العظم للاطفال
عملية زراعة نخاع العظم للأطفال هي علاج يهدف إلى استبدال نخاع العظم المريض بنخاع عظم سليم عن طريق نقل خلايا جذعية صحية لإنقاذ حياة الأطفال المصابين بأمراض دم تبدو خطيرة، مثل اللوكيميا أو أنواع معينة من الاضطرابات المناعية والأورام.
تتمثل الخطوة الأولى في إجراء تقييم شامل لحالة الطفل، بما في ذلك الفحوصات الطبية وتصوير الدم، لتحديد نوع المرض ومدى تقدمه. هناك نوعان رئيسيان من زراعة النخاع: الزراعة الذاتية، حيث يتم أخذ خلايا جذعية من الطفل نفسه، والزراعة الخيفية، التي تتطلب استخدام خلايا جذعية من متبرع متوافق، مثل أحد أفراد العائلة أو متبرعين غير مرتبطين.
يتم تحضير الطفل أولاً بالعلاج الكيماوي أو الإشعاعي لتدمير نخاع العظم المريض. بعد ذلك، يتم حقن الخلايا الجذعية السليمة عبر قسطرة وريدية. هذه الخلايا تُزرع في نخاع العظم لتكوين خلايا دم جديدة وصحية.
المرحلة التالية هي فترة النقاهة، حيث يحتاج الطفل إلى رعاية دقيقة لتفادي أي مضاعفات، مثل العدوى أو ردود فعل الجسم المناعية. يُعزّز الدعم النفسي والتواصل مع أخصائيين الرعاية الصحية من التجربة العلاجية. على الرغم من التحديات، فإن زراعة نخاع العظم للاطفال قد تفتح أبواب الأمل لحياة صحية وطبيعية.
جراحة النخاع الشوكي فى تركيا
جراحة العمود الفقرى في تركيا

 AR
AR