زراعة النخاع العظمي
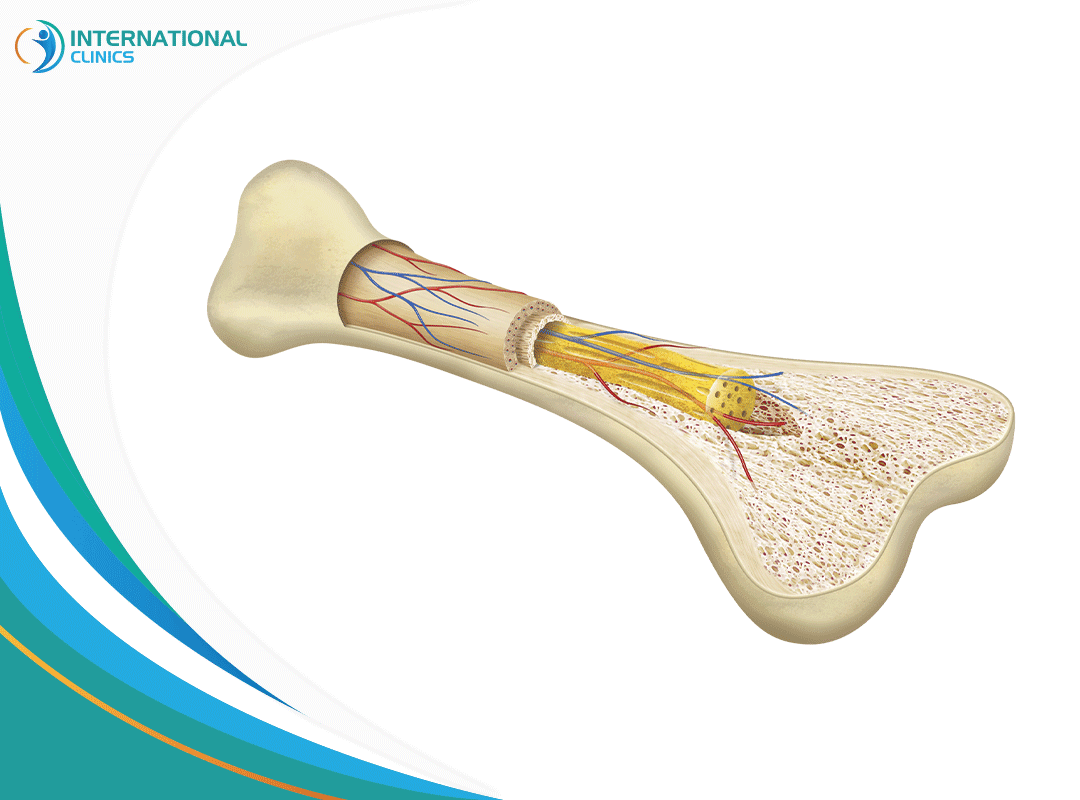
تقوم عملية زراعة النخاع العظمي على إزالة أنسجة النخاع المُصابة، والتي تكون مُتضرِّرة بسبب مرض السرطان على سبيل المثال أو أي أمراض تُصيب هذه الخلايا، وتعمل على استبدالها بأنسجة أخرى، أما النخاع العظمي فهو عبارة عن الأنسجة الهلامية أو اللينة أو النخاعية التي تكون بداخل تجاويف العظام، وهو ما يُعرف باسم الخلايا الجذعية، ويتحدَّد لون هذا النخاع عن طريق المواد المكونة للدم أو الأنسجة الدهنية، ويكون لونه إما أحمر، وإما أصفر، وقد ساعدت عملية زراعة النخاع العظمي في علاج بعض أمراض نقص المناعة واضطرابات الدم، وبالأخص اللوكيميا.
عملية زراعة النخاع العظمي
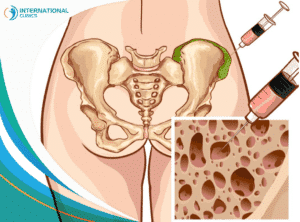
تتم عملية زراعة النخاع العظمي من خلال أخذ عيِّنة نخاع سليمة، وهي التي تكون في مركز العظام الإسفنجية، وتكون مسؤولة عن صُنع خلايا الدم، وتأخذ هذه العيِّنة، سواء من المريض نفسه، أو من مُتبرِّع تتطابق معه الأنسجة، ونستطيع معرفة ذلك عن طريق فحص الدم، وفي الغالب يكون المُتبرِّعون من أهل المريض، ويتم أخذ الخلايا المطلوبة من داخل تجويف العظم، وذلك بواسطة إبرة خاصة، أو بطريقة أخرى كإعطاء حقن تحضيرية وأخذ الخلايا من الدم، ويتم تحضير المريض لعملية زراعة النخاع العظمي في وقت سابق يصل إلى نحو 10 أيام، حيث يًعطى للمريض علاج كيميائي قوي، ويتم حقنه في الوريد، وكذلك يخضع للعلاج الإشعاعي، وهو نوعان؛ إما تعريض الجسم بالكامل للإشعاع، أو تعريض البطن والصدر فقط، وإن كان سيتم حقن المريض بعيِّنة جديدة منه هو فتؤخذ منه العيِّنة قبل البدء في هذا العلاج، ويقوم بعمل فحوصات قبل العملية مثل فحوصات الدم كاختبار كيمياء الدم واختبار التخثر، وفحوص أداء الكبد والكلى والبول وأخذ عيِّنة من النخاع العظمي للمريض، وذلك للتأكد من خلو الجسم من أي ملوثات كزراعة الدم والبول، كما يتم إعطاء المريض كثيرًا من السوائل، وعلي الرغم من صعوبة العلاج والفحوصات المطلوبة، إلا أنه لا بُدَّ من وصول المريض لحالة صحية جيدة تسمح بإجراء العملية.
الفحوصات والمضاعفات
- يتم عمل هذه الفحوصات والعلاج من أجل إيجاد مكان لخلايا النخاع العظمي الجديدة، وتخفيض الجهاز المناعي وإحباطه لتقيل نسبة حُدوث مهاجمة ورفض الخلايا المزروعة لجسم المريض.
- وقد يحدث بعض المضاعفات للمريض في أثناء تحضيره للعملية بسبب العلاج الذي يتم إعطاؤه له، ومنها:
- قد يحدث تضاعف للأعضاء مثل الكبد والرئة وحُدوث فشل للقلب، شعور المريض بالغثيان والقيء والإسهال. والتسبب في تساقط الشعر، ووجود قرح أو تقرحات حول الفم، والإصابة بفقر الدم ويصبح أكثر عُرضة للإصابة بأي عدوى. وبعد انتهاء الفحوصات ومدة العلاج الكيميائي بيوم أو يومين، يتم إجراء عملية زراعة النخاع العظمي عن طريق القسطرة الوريدية، ويتم إدخال الخلايا الجديدة في جسم المريض.
أنواع عملية زراعة النخاع العظمي
زراعة النخاع العظمي الذاتي
وهي التي فيها حقن المريض بخلايا جديدة من جسمه، فيتم جمع الخلايا السليمة من جسم المريض، وتُعتبر هذه الخطوة ضرورية حتى يتمكن المريض من تحمل العلاج الجديد الذي يتعرَّض له قبل العملية، حيث يتسبَّب هذا العلاج في إتلاف خلايا النخاع، فبعد انتهاء مرحلة العلاج يحتاج المريض لعملية إنعاش لخلاياه، ولذلك يتم إعطاؤه الخلايا التي سبق سحبها منه، ونقل الخلايا الذاتية للمريض يساعد في عدم حُدوث أي مضاعفات بعد العملية.
نقل النخاع العظمي من متبرع
يتم أخذ عيِّنة للنخاع العظمي من فرد آخر، سواء كان غريبًا من خلال سجل المُتبرِّعين للنخاع العظمي العالمي، أو من أهل المريض، ويفضل أن يكون من الإخوة من نفس الأب والأم، ويشترط مطابقة الخلايا بينهم حتى يقلل من نسبة حُدوث مضاعفات للمريض. أو يتم أخذ عيِّنة للنخاع العظمي من الحبل السري عند الولادة، وحفظها في بنك الخلايا حتى يتم نقلها لأي مريض محتاج تتطابق معه.
ويتم أخذ عيِّنة من النخاع العظمي للمتبرع بإحدى الطريقتين إما عن طريق استخلاصها من الدم أو يتم سحبها من داخل النخاع العظمي، ويلزم مُوافقة المتبرع على الطريقة التي يتم سحب العيِّنة بها، وقد يقترح الطبيب طرق أخرى أيضًا بناءً على مُوافقة المتبرع.
مخاطر عملية زراعة النخاع العظمي
قد يتعرَّض مريض زراعة النخاع العظمي لبعض الآثار الجانبية، وقد تكون خطرة بعد العملية، ومنها:
- قد يتسبَّب إدخال جهاز القسطرة الوريدي في تلوث موضع الإدخال، وتتم مُعالجته عندما تكون الإصابة سطحية، ولكن قد يزيد هذا التلوث في طبقات الجلد أو الأوعية الدموية مما يؤدي للإصابة بالتهاب الأوردة، ويندر حُدوث ذلك.
- وقد تتسبَّب القسطرة أيضًا في حُدوث نزيف تحت الجلد، ولكن يكون سطحيًّا وبسيطًا ويتوقف بعد عدَّة أيام.
- ومن المُمكن أن تقوم الخلايا المزروعة برد فعل مناعي حاد ضد الجسم ما يعرف بداء مهاجمة النخاع للجسم المُضيف، ولكن في الوقت الحالي يتم إعطاء المريض عديدًا من الأدوية التي تُساعد في منع حُدوث ذلك.
- وقد يحدث بعض التشنجات في الساقين أو حُدوث تنميل بها أو في الذراعين، وبعض التشنجات في العضلات.
- وبعض مشاكل في الكبد، وعتوم عدسة العين، والإسهال والطفح الجلدي والعقم، ويتسبب في الإصابة ببعض السرطانات، حيث تتسبب زراعة الأعضاء في اجتذاب الجسم لأنواع سرطانات جديدة. ولكن احتمالية حُدوث هذه الأعراض ليست دائمة، بل تتوقَّف علي نوع المرض، وطبيعة المريض والصحة العامة والسن.
كم مدة زراعة النخاع العظمي
تمتدُّ المدة اللازمة لزراعة النخاع العظمي، وحتى يتم حقن المريض بالخلايا الجذعية الجديدة من 3 أشهر: 18 شهرًا لإتمامها والتأكد من نتيجتها.
نتائج عملية زراعة النخاع العظمي
- تُعتبر نسبة نجاح عملية زراعة النخاع العظمي عالية جدًّا في العموم، ويكون الشهر الأول بعد العملية هو الفترة الأخطر في تاريخها، ويكون المريض في هذه الفترة داخل غرفة منعزلة بالمشفى، ثم يتم تهيئة المريض للانتقال إلى المنزل ومُتابعته لفترة تصل إلى 100 يوم.
- ويتم إجراء فحوصات للمريض كل فترة للتأكد من نجاح العملية، وعدم حُدوث أي نوبات مثل ذي قبل، وأصبح جسمه يتعامل بشكل طبيعي ويقوم بإنتاج الخلايا.
- قد يُصاب المريض ببعض الآثار الجانبية البسيطة أو الخطيرة وقد لا يُصاب، وتختلف شدَّتها من مريض لآخر.
متي تتم زراعة النخاع العظمي
يُوجد كثير من الأسباب التي تجعل الإنسان في حاجة إلى زراعة النخاع العظمي من جديد، ويظهر ذلك بعد فشل العلاج في مُساعدة المريض على التخلص من مرضه، والقدرة على مُمارسة حياته بشكل طبيعي، ومن هذه الأسباب:
- توقف النخاع العظمي عن أداء وظائفه بشكل طبيعي واستبداله بآخر سليم، مثل ما يحدث في حالات الإصابة بأمراض فقر الدم.
- تأثير بعض الأمراض الوراثية مثل مُتلازمة هيرلر أو سوء التغذية الكظري وبيضاء الدماغ، فيجب استبدال النخاع العظمي لمنع زيادة المضاعفات.
- تجديد الأداء الوظيفي للنخاع العظمي بعد العلاجات الكيماوية والإشعاعية التي تستخدم في علاج السرطانات والأورام الليمفاوية.
- تقوية الجهاز المناعي واستبداله بجهاز أكثر قوة لمحاربة أنواع السرطانات التي لا يتمكن العلاج الكيماوي من القضاء عليها.
كم تستغرق عملية زرع النخاع العظمي
بعد التجهيزات التي تتم قبل عملية زراعة النخاع العظمي والتي تستغرق ما بين 12:10 يومًا يكون المريض جاهزًا لإجراء العملية، وتتم هذه العملية دون تخدير، حيث تُشبه عملية نقل الدم، فيتم حقن الخلايا الجديدة للمريض ويستمر تسريب الخلايا داخل الجسم من نحو 15 دقيقة، ويُمكن أن تصل إلى ساعتين أو أكثر، وبعد ذلك تبدأ الخلايا بالانتشار في جميع أنحاء الجسم.
ما بعد عملية زراعة النخاع العظمي
بعد إجراء المريض عملية زراعة النخاع العظمي يكون جسم المريض غير قادر على إنتاج خلايا دم جديدة (كُرات الدم البيضاء والحمراء – والصفائح الدموية)، حيث تحتاج الخلايا الجديدة لفترة حتى تستطيع التكيف مع جسم المريض، وخاصة إن كانت مأخوذة من مُتبرِّع، وتختلف هذه المدة من مريض لآخر، وتكون في الغالب ما بين 21:14 يومًا.
يشعر المريض في هذه الفترة بالتعب والإجهاد، ويكون عُرضة للإصابة بالالتهابات، وقد يحتاج إلى العلاج بالمضادات الحيوية، ويكون في حاجة إلى التغذية السليمة وشرب كثير من السوائل، وفي بعض الحالات قد يحتاج إلى نقل الصفائح وكريات الدم الحمراء.
سبب زراعة النخاع العظمي
توجد كثير من الأسباب والحالات التي تحتاج إلى إجراء عملية زراعة النخاع العظمي، وذلك في حين عجز العلاج عن مُساعدة المريض في التوقف عن الألم ومُمارسة حياته بشكل طبيعي، ومن هذه الأسباب:
- العمل على استبدال النخاع العظمي التالف بآخر جديد يكون سليمًا جينيًّا، نتيجة بعض الأمراض الوراثية، مثل مُتلازمة هيرلر، أو سوء التغذية الكظري حتى يتمكن من مُمارسة وظائفه بشكل طبيعي.
- الرغبة في استعادة الأداء الطبيعي للنخاع العظمي بعد العلاجات الكيماوية والإشعاعية التي تستخدم في علاج السرطانات والأورام الليمفاوية.
- تقوية الجهاز المناعي واستبداله بجهاز أكثر قوة لمحاربة أنواع السرطانات التي لا يتمكن العلاج الكيماوي من القضاء عليها.
- تعويض الجسم بنخاع عظمي سليم بدلًا من الذي توقف عن أداء وظيفته في بعض الحالات مثل حالات فقر الدم.
فشل زراعة النخاع العظمي
بعد إتمام عملية زراعة النخاع العظمي قد يبدأ حُدوث بعض المضاعفات للمريض، وقد تصل هذه المُضاعفات إلى حد الخطورة، الذي قد يُودي بحياة المريض، وقد أوضحناها سابقًا، ولكن أخطرها هو حُدوث داء المهاجمة بعد زراعة النخاع العظمي.
بعد مرور ما يُقرب من 3 أشهر بعد العملية، قد تقوم الخلايا المزروعة المأخوذة من متبرع إعادة تكوين الجهاز المناعي للحالة، وتبدأ في مُهاجمة جسم المريض وجميع أعضاء الجسم، وتتفاوت نسبة حُدوث المهاجمة فإن كان المُتبرِّع من أحد أفراد العائلة تكون النسبة من 40:30%، وإن كان من خارج العائلة فتكون نسبته أعلي وتصل إلى 80:60%، وعندما تصل المهاجمة إلى نسبة عالية فتتسبب في وفاة المريض، وذلك في الغالب مع مرضى سرطان الدم، ويحدث كل ذلك عندما تبدأ الخلايا في التَّعرُّف على الجسم الجديد وتكتشف أنه جسم غريب فتبدأ في المهاجمة ورفض التأقلم معه، وعند مرور وقت أطول علي العملية تقل نسبة حُدوث هذه المهاجمة، ويعمل الطبيب علي إعطاء المريض أدوية تمنع من حُدوثها وتثبيت الجهاز المناعي الجديد، ويجب الالتزام بهذه الأدوية ومواعيدها وعدم الإهمال فيها تحت أي ظروف، ومنع تعريض المريض للشمس لأن أشعة الشمس تسبب في حُدوث المهاجمة وبعد تعافي المريض وعند خروجه من المنزل يجب وضع كريم واقٍ وارتداء قُبَّعة لحمايته، ولكن يكون الأفضل عدم التعرض لها.
أشهر العوامل التي تؤدي إلى حُدوث هذه المهاجمة هي:
- أن يكون المُتبرِّع غير مُتطابق مع المريض.
- أو يكون المُتبرِّع غير قريب للحالة.
- التقدم في العُمر فكلما زاد عُمر المريض زادت احتمالية الإصابة.
- لو كان المُتبرِّع امرأة، وخاصَّة إذا سبق لها الحمل والولادة.
- إذا ظهرت إيجابية تحاليل السي إم في.
فتظهر أعراض المهاجمة بسرعة، وخاصة في الفترة الأولى بعد العملية، وتبدأ عندما تقوم خلايا الدم بالارتفاع داخل الجسم، ويبدأ بالتأثير على الكبد والبشرة والجهاز الهضمي.